L’hypothyroïdie est le signe révélateur d’un problème de santé grave. Fatigue majeure, teint jaunâtre, voix plus grave que d’ordinaire, prise de poids…Voilà des pépins sanitaires qui arrivent sans qu’on ne sache comment se les expliquer. Puis, on assiste à l’apparition du goitre. Et à ce moment, le malade est déjà largement éprouvé par le mal. Voici un article qui permet de cerner cette affection qu’est l’hypothyroïdie.
L’hypothyroïdie : la thyroïde en sous-production hormonale
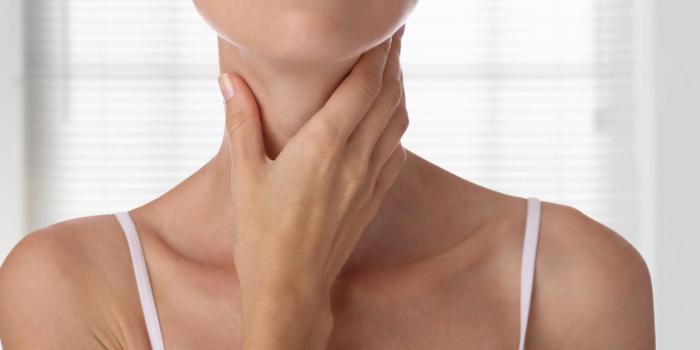
L’hypothyroïdie est la manifestation qui signale une production insuffisante d’hormones par la glande thyroïde. Elle entraîne le ralentissement métabolique de l’organisme. Elle est plus couramment liée à l’atteinte primitive de la glande thyroïde. Cette glande localisée à la naissance du cou, en forme de papillon, joue un rôle essentiel dans la santé de l’organisme.
Il est plus rare que ce dysfonctionnement soit imputable à la centrale de régulation et de commande, qu’est l’hypophyse. On parle généralement d’hypothyroïdie périphérique ou primaire. L’hypothyroïdie est la plus répandue des perturbations thyroïdiennes et a une prévalence de 2 % des populations, en général. Affection observée plus souvent parmi la gente féminine, l’âge est aussi un facteur aggravant le risque de sa survenue.
Les manifestations de l’hypothyroïdie
Un malade d’hypothyroïdie présente certains signes inquiétants. La voix devient rauque, suivi d’une perte partielle d’audition. On note aussi une difficulté à se déplacer qui se traduit par des mouvements ralentis, une apathie générale. On remarque un faible niveau d’énergie qui peut facilement déboucher sur un état dépressif, des crampes aiguës répétées, des douleurs articulaires. Chez les femmes, les cycles menstruels sont interrompus avec des écoulements mammaires et l’infertilité peut survenir. La personne atteinte de la maladie prend du poids, constamment constipé et sensible au froid.
Au niveau cutané aussi, le corps réagit. Le visage grossit, s’arrondi, les traits du visage et les paupières s’alourdissent. Le jaunissement du teint et le gonflement de la langue finissent d’alarmer le souffrant. En ce qui concerne la pilosité, les poils se raréfient et se cassent vite, de même que les ongles qui se strient. La peau elle-même se dessèche et perd sa chaleur. À cause de similitudes de symptômes, il faut veiller à ne pas confondre cette affection avec le syndrome des «basses hormones thyroïdiennes». Cette dernière apparait en général suite à des maladies et traumatismes graves.
Le diagnostic de l’hypothyroïdie
À la suite de telles observations, le médecin traitant observera la glande thyroïde recherchant l’apparition du goitre. Il évaluera la zone atteinte, recherchera une inflammation éventuelle pour identifier la cause de l’hypothyroïdie. Lors de l’examen clinique plus poussé, les réflexes ostéo-tendineux faibliront ou disparaitront. Alors, le malade souffrira de bradycardie et le bruit du cœur deviendra sourd.
Suite aux examens complémentaires biologiques, sanguins, morphologiques, confirmant le diagnostic, le traitement devra démarrer. Cela permet d’éviter des complications cardiovasculaires (péricardite, cardiomégalie, angine de poitrine, infarctus) ou le coma myxœdémateux. En outre, pendant la grossesse, les séquelles d’une hypothyroïdie sur la femme et son fœtus exigent que le mal soit diagnostiqué au plus tôt. Cela passe par un suivi régulier durant la grossesse.
Le traitement de l’hyperthyroïdie
Comme traitement de l’hypothyroïdie, la prise des hormones thyroïdiennes (qui servira de thérapie substitutive) est la prescription généralement faite. La thyroxine est prescrite pour être consommée de façon graduelle, afin d’éviter d’éventuels troubles au niveau du cœur. Ce traitement est généralement fait à vie. Il doit être rigoureux avec une adaptation en fonction de l’évolution du mal et de l’avis du médecin. Le traitement doit être accompagné d’une hygiène de vie exemplaire (activité physique légère, alimentation saine…). L’existence de l’hypothyroïdie doit figurer au dossier médical et notifié en cas d’hospitalisation ou d’autres traitements à entamer.